
یکی از دستگاههایی که وجود آن در تمامی بیمارستان ها بسیار حیاتی می باشد پمپ های تزریق می باشد که انواع مختلفی دارد. پمپ سرنگ یکی از دستگاه هایی است که به کمک آن مایعات با حجم کمتر را با دقت بسیار زیادی به فرد بیمار تزریق می کنند. همانطور که میدانید تزریق کنترل نشده برخی از داروهای خاص به بدن باعث آوردوز می شود و خطرات جانی را برای بیمار در بر خواهد داشت. دستگاهی که با آن آشنا خواهید شد به پرسنل بیمارستانی این امکان را می دهد که دارو مورد نظر را در زمان طولانی و دقت بسیار زیادی، با سرعت ثابت به بدن فرد بیمار تزریق کنند.
پمپ تزریق چیست؟
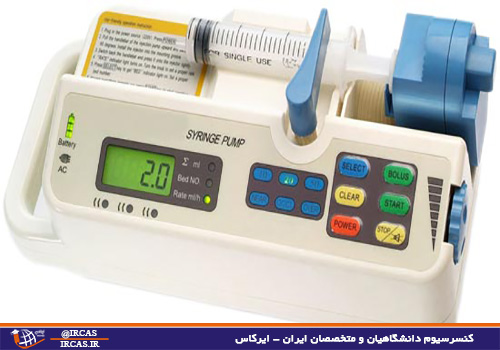
دستگاه کوچکی است که حدود ۲ کیلو گرم وزن دارد و قابل است نصب روی پایه ی مخصوص می باشد . این دستگاه قادر است از مقادیر بسیار کم ۱ ml/hr تا ۴۵۰ ml/hr را با دقت تمام تزریق کند . دستگاه به یک رایانه هوشمند مجهز است که با کاهش یا افزایش فشار ، می تواند یک جریان پیوسته را به دقت برقرار کند . تغییر فاصله بیمار تا پمپ و یا کاهش ارتفاع ستون مایع ، تغییری در جریان و سرعت تزریق ایجاد نمی کند . کوچکترین حجم هوای داخل ست، توسط دستگاه تشخیص داده شده و به طور خودکار جریان مایع قطع می گردد . اگر ماده ای با جرم حجمی متفاوت تزریق شود دستگاه ، قابلیت کالیبره شدن با ان را دارد . بطوریکه حجم ماده تزریق شده دقیقا محاسبه می گردد . هر گونه مقاومت در برابر جریان مایع ، مثل انسداد رگ و یا جابجائی انژیوکت (وسیله ای که به شریان بیمار متصل می شود و از طریق ان انواع محلولهای تزریقی و داروها به بدن بیمار تزریق می شود ) از رگ به زیر پوست ، توسط الارم های خاص دستگاه گزارش می شود . بعد از تزریق حجم معین از ماده مورد نظر ، دستگاه بطور خودکار ، جریان را قطع می نماید و در حالت kno باقی می ماند .در موارد اورژانس دستگاه قادر به فرستادن مایع با فشار مثبت به داخل رگ است ، بطوریکه می تواند سرعت اینفیوژن را تا ۷٫۵ cc/min بالا ببرد . دستگاه قادر است تا دو ساعت بدون برق کار کند ، که این مورد در مواقع جابجائی بیمار اهمیت دارد .
اصول عملکرد
سرنگ پلاستیکی حاوی مایع در قسمت نگهدارنده قرار داده میشود، یک تیوب به همراه ست نگهدارنده (Giving Set) توسط یک سوزن یا کانولا (Cannula) به رگ بیمار یا مستقیما به معده او متصل میگردد. هنگامیکه نرخ جریان مایع مشخص شد پمپ، پلانگر (Plunger) سرنگ را تحت فشار قرار داده تا مایع جریان پیدا کند. سرعت تزریق (حرکت پلانگر) وابسته به قطر سرنگ و نرخ جریان تنظیم شده برای پمپ است. زمانیکه پمپ در حال کار است، میزان نرخ جریان، حجم و فشار مایع دایما اندازه گیری شده و هرگاه خطایی در این پارامترها یا سایر پارامترهای دیگر رخ دهد، آلارم دستگاه اپراتور را آگاه خواهد نمود.
تزریق زیاد یا حتی کم یک دارو خاص ممکن است برای هر بیمار بسیار خطرناک باشد، سرنگهای پلاستیکی تولید شده توسط تولیدکنندههای مختلف کاملا با هم یکسان نیست، به همین دلیل پمپها برای کار با نوع (Brand) خاصی از سرنگها مشخص میشود (انواع سرنگهای قابل استفاده به صورت برچسب بر روی دستگاه مشخص میگردد ، در این صورت خطاهای قابل توجه در تغییرات نرخ جریان و حجم مایع زمانیکه از سرنگهای غیر مجاز استفاده شود، مشخص میگردد. نتیجه استفاده از پمپهای تزریق سرنگ، کنترل فشار مایع تزریقی و ممانعت از آسیب رسیدن به رگ بیمار حین افزایش احتمالی بیش از حد فشار تزریق است. فشار بالا، با آلارم بستن و انسداد (Occlusion) تیوب تزریق، همراه خواهد بود.
واحد اندازهگیری: میلیلیتر بر ساعت (ml/h)
مقادیر نوعی و متداول
۰ تا ۲۵۰ میلی لیتر در ساعت (۰-۲۵۰ ml/h)
مکانیزم داخلی دستگاه پمپ تزریق سرنگ
پمپ تزریق سرنگ
یک پمپ سرنگ ۵۰ سی سی دارای rate مشخص می باشد.پمپ سرنگ مشاهده شده دارای سرعت های متفاوتی از ۵ ml/h تا ۲۵۰ ml/h با توجه به سرعت های مورد نیاز در مصارف مختلف می باشد.پس از تنظیم سرعت مورد نظر برای تزریق دارو زیر نظر پزشک با زدن کلید RUN تزریق آغاز می شود.سرعت های پایین پمپ سرنگ برای مسمومیت هایی کهنیاز به تزریق یک دارو به صورت تدریجی و بسیار آهسته ولی با سرعت ثابت دارد به کار می رود ویا برای تزریق داروهای بیهوشی در حین عمل که باید به صورت مداوم تزریق شود به کار می رود.
مکانیزم داخلی دستگاه
حرکت مواد در پمپ سرنگ توسط Step-motor کنترل می شود.اولین قدم کنترل سرعت و حرکت و قبل از آن تشخیص نوع سرنگ و میزان حجم آن است، که این کار توسط مکانیزم اپتوکوپلر صورت می گیرد.این مکانیزم یک فرستنده مادون قرمز و گیرنده مادون قرمز دارد که ابتدا توسط یک دیود که با ولتاژ مشخصی مادون قرمز ساطع می نماید تولید می شود. این فرستنده و گیرنده بر روی یک Package قرار می گیرد که به آن Opto Coptler می گوییم.هر لحظه با توجه به اندازه سرنگ که حرکت می کند مقابل OptoCoptler قرار گرفته و جلوی انتشار مادون قرمز را می گیرد،هر پایه ی OptoCoptler معرف ارتفاع مشخصی می باشد.از طریق گیرنده که مادون قرمز دریافت نمی کند ارتفاع سرنگ محاسبه شده و نوع سرنگ تشخیص داده می شود.در داخل این Package میکروکنترلری قرار دارد که اعمال Optocoptler را کنترل می کند(آموزش تعمیر تجهیزات پزشکی در تبریز).
مرحله بعدی تعیین سرعت می باشد که بر اساس سرعت انتخاب شده روی صفحه میکروکنترلر آن را به m/s تبدیل می کند و ولتاژ مورد نظر برای حرکت را تولید می کند.مرحله ی بعدی ایجاد فیدبک مناسب برای دستگاه می باشد.باید یک فیدبک از سرعت حرکت دستگاه داشته باشیم زیرا به هر دلیلی ممکن است مشکلی در دستگاه به وجود بیاید که تزریق دارو را متوقف کند،یا شاید موتور دچار مشکل شده است.این موارد باید توسط فیدبک تشخیص داده شده و در موارد لزوم Alarm داده شود.اینAlarm نیز توسط Optocoptler داده می شود.Alarm OCCL به معنی این است که در مسیر حرکت مایع گرفتگی وجود دارد.این دستگاه و این مکانیزم به دلیل حساس بودن Optocoptler ها آسیب پذیر می باشند.در مدل های جدید این دستگاه از پتانسیومتر برای تعیین نوع سرنگ استفاده می کنند که خطای کمتری دارد.
مورد دیگر در این دستگاه منبع تغذیه آن است.معمولا منابع تغذیه به صورت Switching استفاده می شود.در این منبع تغذیه از برش موج استفاده می شود.روی برد صنعتی پمپ سرنگ قطعاتی که معمولا آسیب می بینندقطعات قدرت هستند.به دلیل در دسترس نداشتن نقشه داخلی دستگاه سایر قطعات قابل تشخیص و تعمیر –با توجه به هزینه و وقت- نیستند و به شرکت سازنده ارجاع داده می شوند.
زمانی که سرنگ به انتها می رسد و داروی موجود در آن تقریبا به اتمام می رسدAlarm Near Empty فعال می شود و یا Alarm End در صورت اتمام کامل دارو فعال می شود.
یکی دیگر از Alarm های مهم دستگاه Alarm battery می باشد.battery در این دستگاه ها بعد از قطع برق می باشد.Alarm ها از نظر نوعی به چند دسته تقسیم می شوند:
۱-Alarm که پرستار قادر به رفع آن است.
۲-Alarm که مهندس پزشک باید آن را بررسی کند.
۳-Alarm که شرکت سازنده باید برای رفع آن اقدام کند
مشکلات رایج در پمپ سرنگ
رسیدن بیش از اندازه یا کمتر ای حد لازم دارو از نگرانیهای استفاده از این پمپهاست. در بعضی از مدلها امکان تنظیم مقدار دارو و سپس قفل آن مقدار وجود دارد که تا حدی از این مشکل میکاهد. در مواردی که این قابلیت بر روی سیستم وجود ندارد، مراقبت متناوب لازم است. سرکشی مداوم جهت اطمینان از مناسب بودن فشار سیستم نیز توصیه شده است. افزایش فشار مایع، آسیبهای فراوانی ایجاد میکند.
ملاحظات خرید
انتخاب سیستم با توجه به سن و مشکل بیمار بسیار مهم است. معمولاً انتخاب بهترین انتخاب از بین مدلهای مختلف، کار سختی است. در خرید این پمپها، لازم است وسایل مصرفی جنبی آن نیز در نظر گرفته شود. برخی پارامترهای مهمی که بسته به کاربرد باید در نظر گرفته شود، عبارت است از مکانیسم ایجاد فشار، محدوده و دقت جریان، حجم سیستم، زمان وارد شدن دارو، انواع آلارمها، قفل تزریق، عمر باتری، وزن و ابعاد است.
نحوه استفاده از پمپ سرنگ JMS
JMS SP-500
دستگاه را به برق متصل نمایید
سرنگ مورد نظر را آماده کرده آن را هواگیری کنید
نحوه قرار دادن سرنگ
۱ ـ ابتدا سرنگ را از داروی مورد نظر پر نمائید، دقت کنید که میزان دارو نبایستی از نیمی از ظرفیت سرنگ کمتر باشد در غیر اینصورت دستگاه با زدن Alarm اخطار میدهد.
۲ ـ نگهدارنده سرنگ را تا حد ممکن بالا بکشید سپس ۹۰ درجه به سمت خلاف جهت حرکت عقربههای ساعت بچرخانید تا در وضعیت بالا قفل شود.
۳ ـ پیستون سرنگ را بین شکاف روی بازوی روی بازوی متحرک پمپ قرار دهید.
۴ ـ با استفاده از کلیدهای جهت نما (Purge) بازوی متحرک و سرنگ سوار شده بر روی آن را به جلو یا عقب حرکت دهید تا بالههای سرنگ روی شکاف تعبیه شده در قسمت ثابت سرنگ پمپ قرار گیرد.
۵ ـ سرنگ را به آرامی به سمت پاییین فشار دهید تا پیستون و بالههایش تا انتها در شکاف فرو رود.
۶ ـ نگهدارنده سرنگ را از وضعیت قفل با چرخاندن در جهت عقربههای ساعت خارج کنید و اجازه دهید روی سرنگ قرار گیرد.
۷ ـ روی نمایشگر دستگاه سایز و کمپانی تولید کننده سرنگ نمایش داده میشود.
توجه:
الف: دستگاه AI TECS قادر است با کلیه سرنگهای استاندارد کار نماید.
ب: به جهت امنیت بیمار و حفظ دقت دستگاه از سرنگهایی استفاده نمایید که سه تکهای و Luer lock هستند. شرکتهای ورید و SupA در داخل کشور چنین سرنگهایی تولید میکنند.
ج: قبل از شروع تزریق توجه فرمائید که مسیر تزریق هواگیری شده باشد.
د: هر زمان هنگام تزریق با زدن دکمه میتوان تزریق را متوقف نمود.
آلارمها
دستگاه دارای آلارمهای زیر میباشد
۱ ـ X Min PRE ALARM که نشان میدهد تا X دقیقه دیگر تزریق تمام میشود X بیشتر از ۵ نمیباشد.
۲ ـ Low BATTERY
۳ ـ VERY LOW BATTERY
۴ ـ Occlusion «گرفتگی»
۵ ـ No MAIN نشان دهنده قطع برق در طول تزریق.
تنظیم سطح انسداد (Occlusion)
فشار انسداد در سه سطح قابل تنظیم است.
۱ ـ کم (Low) در مواردیکه فشار اینفیوران کم مورد نیاز است مثل نوزادان.
۲ ـ متوسط (Medium) در تزریقات معمولی استفاده میشود.
۳ ـ زیاد (High) وقتی که وسکوزیته مایع زیاد باشد، یا فشار زیاد مورد انتظار باشد.
دستگاه AITEC قابلیت نمایش نوع داوری تزریقی را نیز دارد.
راهنمای کاربری دستگاه پمپ سرنگ JMS SP-500 مدل
کاربرد و مشخصات
دستگاه پمپ سرنگ مدل SP-500 به منظور تزریق های دقیق و مداوم و با سرعت مشخص انواع داروهای شیمی درمانی،آنتی بیوتیکهای خاص ( که نیاز به تنظیم سرعت تزریق دارند) ، داروهای قلب و عروق ( که نیاز به کنترل دقیق سرعت تزریق دارند) و یا پمپ کردن شیر و داروهای خوراکی به لوله گوارش نوزادان به کار می رود.
روش استفاده صحیح از پمپ سرنگ
از قراردادن پمپ در مکانهای زیر خودداری کنید:
– در مقابل نور مستقیم خورشید یا در معرض تابش چراغ UV .
– در محلهایی که نوسان فشار هوا وجود دارد.
– در محلهایی که گازهای مخرب یا گرد و غبار وجود دارد.
– در محلهایی که لرزش وجود دارد و یا سطح به صورت ناهموار است.
– در نزدیکی بخاری یا وسایل گرم کننده دیگر.
– در معرض افشانه های آب.
– در نزدیکی رادیو و تلویزیون یا وسایل الکترونیکی با فرکانس بالا مثل تلفن همراه یا دستگاههای ELECTRO SURGERY ( الکتروکوتر
جراحی ).
– به دکمه های روی دستگاه فشار بیش از حد وارد ننمائید.
– این دستگاه مجهز به باتری است، به منظور جلوگیری از خراب شدن باتری لازم است هفته ای یکبار پس از آنکه با وصل کردن دستگاه به برق AC باتری را به مدت ۱۷ ساعت شارژ کردید، دستگاه را از برق کشیده و فقط از باتری برای کار با دستگاه استفاده کنید. این عمل را چنانچه می خواهید از دستگاه برای یک مدت زمان طولانی استفاده نکنید هر سه ماه یکبار انجام دهید. در صورتی که مدت زمان کارکرد دستگاه ( زمانی که فقط از باتری استفاده می کنید ) کمتر از ۴ ساعت بوده و یا تعداد لامپهای شاخص قدرت باتری کمتر از ۳ عدد روشن باشد باید بازرسی های لازم در مورد انرژی باتری که در دفترچه راهنمای دستگاه وجود دارد به کار گرفته شود.
– همواره از این دستگاه در محلهایی با درجه حرارتهای بین ۱۰ تا ۴۰ درجه سانتی گراد و رطوبت ۳۰ تا ۸۵% استفاده کنید.
نکات ایمنی
– از بکارگیری دستگاه در محلهای مرطوب و یا زمین خیس به منظور جلوگیری از اتصال کوتاه خودداری کنید.
– از بکارگیری پمپ در محل نگهداری مواد شیمیایی یا مکانهایی که گازهای بیهوشی قابل انفجار وجود دارد، خودداری کنید.
– برای بلند کردن پمپ از بارل سرنگ یا پلانجر آن استفاده نکنید.
– از پرکردن سرنگهای ۵۰ میلی لیتری بیش از ظرفیت آنها خودداری کنید چرا که ممکن است سرنگ در محل خود به طور کامل قرار نگیرد.
– همواره از پریزهای دارای اتصال زمین(ارت) جهت اتصال دستگاه به برق استفاده کنید.
– هیچگاه از سیمهای رابط و سه راهی جهت اتصال دستگاه به برق استفاده ننمائید.
– در صورت وارد شدن ضربه به پمپ و یا سقوط آن ، از بکارگیری مجدد دستگاه قبل از تایید پرسنل سرویس خودداری کنید.
– مطمئن شوید که دو شاخه برق دستگاه بعد از شستشو و قبل از استفاده مجدد کاملا خشک باشد.( برای اینکار از خشک کننده ها نظیر پمپ باد یا سشواراستفاده نکنید.)
– از فشار آوردن بر روی لامپ های آلارم و لامپهای نشانگر عملکرد دستگاه در هنگام شستشو خودداری کنید.
روشهای تمیز/ ضد عفونی / استریل کردن دستگاه روشهای تمیز/ ضد عفونی کردن دستگاه
– همواره قبل از تمیز کردن دستگاه، دستگاه را خاموش و سیم آنرا از برق بکشید.
– چنانچه در هنگام کار با دستگاه قطراتی از مایع تزریقی یا دیگر مواد بر روی دستگاه پاشیده شده است بلافاصله لکه ها را با یک پارچه مرطوب تمیز کنید.
– دستگاه را یک پریود مشخص با یک دستمال مرطوب تمیز کنید برای انجام این کار نکات زیر را رعایت کنید:
– از غوطه ور کردن پمپ در آب خودداری کنید.
– از پاک کننده های ارگانیک مانند تینر و الکل در تمیز کردن سطح دستگاه استفاده نکنید.
روشهای تمیز کردن دستگاه
ـ همواره قبل از تمیز کردن دستگاه، دستگاه را خاموش و سیم آن را از برق بکشید.
ـ چنانچه در هنگام کار با دستگاه قطراتی از مایع تزریقی یا دیگر مواد بر روی دستگاه پاشیده باشد بلافاصله لکهها را با یک پارچه مرطوب تمیز کنید
ـ دستگاه را یک پریود مشخص با دستمال مرطوب تمیز کنید برای انجام این کار نکات زیر را رعایت کنید:
· از غوطه ور کردن پمپ در آب خودداری کنید.
· از پاک کنندههای ارگانیک مثل تینر و الکل استفاده نکنید.
آموزش حرفه ای تعمیرات دستگاه های تجهیزات پزشکی در تبریز
آموزش تعمیرات دستگاه های تجهیزات پزشکی ، نیازمند اطلاعات گسترده تری نسبت به سایر رشته های تعمیرات است. به همین منظور آموزشگاه آپادانا، این دوره را توسط بهترین اساتید ایران برگزار میکند. تمرکز ما در این دوره، بر روی آموزشهای عملی و تخصصی است. به علاوه این دوره شامل جلساتی جهت آمادگی هنرجویان برای ورود به بازارکار میباشد
با وجود اینکه درآمد دوره آموزش تعمیرات تجهیزات پزشکی در تبریز، بالاست؛ اما این حرفه از رقابت کاری کمی برخوردار است. این مزیتی برای شماست تا بتوانید به راحتی به درجات بالا و شناخته شده نزد مشتریانتان برسید. تجهیزات پزشکی، همانطور که از نامشان معلوم است. نیاز به مراجعه به بیمارستان و کلینیک های اختصاصی و عمومی برای بررسی و عیب یابی دارند. با اینحال اگر در جامعه پزشکی شناخته شوید؛ از بازارکار قوی برخوردار خواهید شد.
سرفصل های آموزش دوره تعمیرات تجهیزات پزشکی
- آشنایی با استاندارد های تجهیزات پزشکی
- آشنایی با فشار سنج های آنالوگ و دیجیتال
- انواع تجهیزات معاینه عمومی
- پالس اکسی متر
- نبولایزر
- پمپ تشک مواج
- دستگاه نوار قلبی ecg و اصول تعمیراتی آنها
- آشنایی با مونتاژ قطعات SMD
- آشنایی با سرویس منوآل و یوزر منوآل های تجهیزات پزشکی
- آشنایی با انواع پمپ سرنگ و اصول تعمیراتی آنها
- آشنایی با انواع پمپ سرم و اصول تعمیراتی آنها
- آشنایی با انواع الکتروشوک و اصول تعمیراتی آنها
- نمونه عملی تعمیرات دستگاه های مشتری در محیط واقعی
- آشنایی با روش های بازاریابی و فروش و خدمات پس از فروش تجهیزات پزشکی
- آشنایی با نحوه ثبت شرکت ها ، قوانین مالیاتی و..




















